Reflita!
Polícia

Segurança Pública registra mais de 55 mil pessoas na primeira noite da Micareta de Feira
Fotos Mateus PereiraGOVBA Segurança Pública registra mais de 55 mil pessoas na primeira noite da Micareta de Feira As autoridades
Política

Bahia irá sediar reuniões que antecedem a Cúpula do G20
Bahia irá sediar reuniões que antecedem a Cúpula do G20 Foto Tatiana Azeviche Ascom SeturBA. Bahia irá sediar reuniões que
Esportes

Segundo Torneio de Dominó juntos podemos mais
Acontece no próximo domingo dia 21, por volta das 9 horas, na Praça da Estância Azul em Valença. O segundo

Saúde

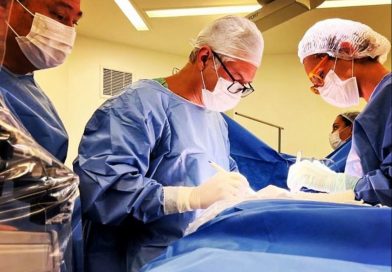
Campanha de Conscientização em torno da Doença de Parkinson visa difundir informações sobre a condição.
Dra. Roberta Lauark- credito -LorenaVinturini Campanha de Conscientização em torno da Doença de Parkinson visa difundir informações sobre a condição.Ao